GENOU
Le genou est une articulation dévolue à la flexion-extension de la jambe par rapport à la cuisse. Cette fonction est réalisée grâce à l'activité des muscles extenseur (quadriceps) et fléchisseur (ischion-jambiers).Cette articulation peu congruente (pas d'emboitement osseux) comporte un complexe ligamentaire (périphériquse latéral et médial ainsi que centraux, les ligaments croisés anterieur et postérieur) et deux ménisques (interne et latéral) indispensable à son bon fonctionnement.
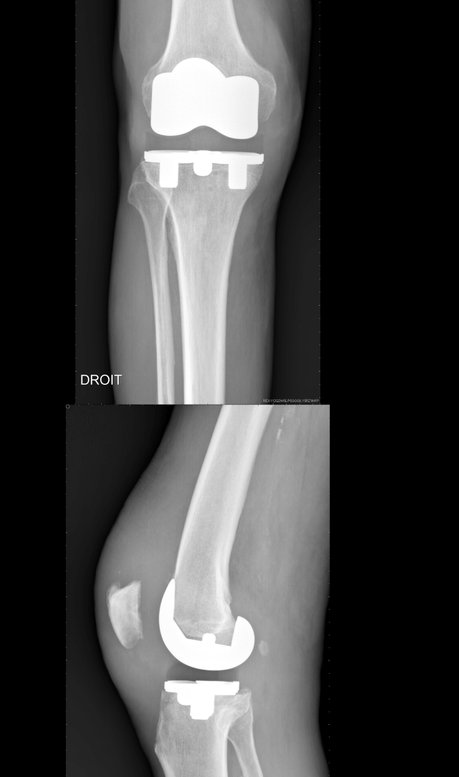
Radiographie d'un genou prothésé de face et de profil
Aspect mécanique
Aspect chirurgical
Le rôle principal d'une prothèse de genou est de remplaçer la couche défectueuse de cartilage par une surface de métal au niveau des condyles fémoraux et par une couche de métal recouverte de plastique (polyéthylène) au niveau du tibia. Il s'agit donc d'un" couple de frottement" métal/plastique. La rotule peut être également (ce n'est pas toujours le cas) prothésée par un bouton de plastique qui viendra s'articular avec la partie antérieur de la prothèse fémoral métallique.
Le deuxième rôle d'une prothèse de genou est de part ses formes articulaires en contact est de stabiliser l'articulation en prenant en charge la défiscience d'un ou de plusieurs ligaments. Une prothèse qui prend en charge toute la stabilité du genou s'appelle une prothèse charnière. Dans ce type de prothèse et à une moindre mesure dans les prothèses "stabilisantes ou dites plusou moins contraintes", les stress pris en charhe par les ligaments sont reportés sur la prothèse et donc sur l'interface entre l'os et la prothèse. Il est donc impérative d'augmenter la qualité de fixation dans l'os de ces prothèses par des tiges plus ou moins longues qui vont chercher l'ancrage dans les futs fémoraux ou tibiaux.
Une prothèse peut aussi, en cas de deformation osseuse ou de perte osseuse (reprise d'une prothèse, kyste osseux...) être plus massive et présenter aussi des tiges stabilisatrice et d'ancrage.
La mise en place d'une prothèse de genou doit répondre à des règles précises. Avant la fixation de la prothèse sur l'os par emboitement en force ou par cimentation, il faut réaliser des coupes osseuses qui vont enlever en moyenne 5 millimètres d'os en surface de l'articulation. En réalité ces coupes osseuses sont faites selon un shéma mécanique optimale pour garantir un bon fonctionnement du genou et une longévité des implants. Pour bien faire ces coupes il faut se baser sur la "pangonométrie" faites avant l'intervention et réaliser une planification appropriée. Pour certaines déformations prononcées et raideurs articulaires sévères, des examens scannographiques ou IRM peuvent être nécessaires pour éviter des erreurs. Ensuite à l'aide d'outils spéciaux et spécifiques à la prothèse utilisée, les coupes sont réalisées avec une petite marge d'erreurs. Cette dernière est diminuée par la précision du chirurgien avant tout mais peut aussi être réduite par l'utilisation de l'assistance informatique (GPS) ou de guides personnalisés. Aucune aide ne peut garantir la perfection.
L'équilibrage des tensions ligamentaires entre le plan interne et exerne est un but important. Si ce but n'est possible il faut prévoir que la prothèse se charge de stabiliser le genou en prévoyant un modèle particulier.(Vidéo PTG)
Prothèses de genoux en 2013 : Quelles techniques de pose ?
Depuis presque 15 ans les standards de modèle de prothèses de genou de 1ère intention sont bien établis. Dans ces standards il existe plusieurs concepts mécaniques qui vont donner au dessin de la prothèse une forme différente en fonction du choix fait par le chirurgien de conserver les ligaments croisés de manière totale, partielle ou au contraire de les enlever. Aussi, il a été bien mis en évidence que le positionnement de l’implant tant dans son enveloppe locale capsulo-ligamentaire que dans la géométrie globale du membre inférieur était crucial pour respectivement un bon fonctionnement de l’implant et la longévité de celui-ci. Il existe donc aussi un standard de positionnement (avec une marge de tolérance) qu’il faut donc s’attacher à respecter pour optimiser le résultat mécanique de la prothèse.
Classiquement, pour implanter ces prothèses il existe des ancillaires ou " Boîte à outils " spécifiques à chaque type de prothèses. Cet ancillaire va permettre de positionner grâce à des viseurs les fameux « guides de coupe osseuse » dont va dépendre directement la pose de la prothèse. Ces instruments se sont beaucoup développés ces dernières années afin de les rendre plus conviviaux et plus précis pour le chirurgien. Cette précision est soumise à deux critères, le premier étant chirurgien dépendant (notion d’anatomie, dextérité, rompu à la technique…) et la deuxième au « plan de route » que le chirurgien a établi lors de sa planification préopératoire. En effet, grâce à la réalisation d’une imagerie simple radiologique (radiographie type « pangonogramme de face, de profile), il va pouvoir connaître un certains nombres de mesures géométriques dont il se servira pour positionner au mieux ses guides sur le site chirurgical.
Dans un but de plus de précision de l’implantation de la prothèse, il a été développé la chirurgie assistée par ordinateur (CAO). Il s’agit d’un GPS (comme celui utilisé dans les automobiles), véritable 3ème œil du chirurgien qui va l’aider à positionner les « guides de coupe » de l’ancillaire sur le site opératoire. Ce GPS ne fonctionne que si au préalable a été enregistré les informations nécessaires à la navigation (cartes routières ou fameux plan de route). Pour ce faire 2 techniques existent. La première va utiliser des informations en provenance d’une imagerie médicale non radiographique (comme dans la technique classique) mais plutôt scanographique plus précise (il s’agit du DVD que l’on rentre dans le GPS de sa voiture et contenant la carte de France ou autre…). Dans la deuxième technique, le « DVD » est fabriqué pendant l’acte opératoire grâce à des outils qui vont enregistrer des données morphologiques (forme du genou…) et des données biomécaniques (axes du genou, centre de la hanche, centre de la cheville…). Une fois que le logiciel a analysé les informations anatomométriques du patient, il ne reste plus qu’au chirurgien de donner à l’ordinateur (le GPS) la « direction » qu’il veut prendre dans ce genou (comment il veut couper l’os, donc positionner les guides de coupe pour implanter sa prothèse). Ensuite il se laisse guider par les indications du GPS avec la possibilité de contrôler avec la technique classique (le GPS n’est pas infaillible) ce qu’il lui propose comme « chemin ». Cette technique a été validée et bien que précise et reproductible, elle est rarement utilisée par les chirurgiens confirmés.
Devant la lourdeur de la mise en place de la CAO dans les blocs opératoires, le « time consuming » pour le chirurgien pendant l’opération et la nécessité d’exposer plus largement le genou (mise en place de capteur=point repère GPS, enregistrement de l’anatomie…) des groupes de recherche ont permis de faire en sorte que l’enregistrement de la cartographie anatomique du patient (forme et axe du genou) et calcul du positionnement des guides de coupe se fasse en dehors de l’acte opératoire. Dans ce cas le patient réalise une imagerie médicale (IRM ou Scanner) pour connaître la forme et l’axe de son genou. Ses données vont être analysées par un logiciel qui va permettre de construire un moulage qui aura la particularité de venir épouser avec précision des parties anatomiques (tibia et fémur) accessible
habituellement dans le champ opératoire lors de la mise en place d’une prothèse de genou. Une fois positionné, ce moule fera office soit de guide de coupe directement (fente dans le moule pour permettre le passage de la lame de scie) ou soit permettra la mise en place de repère pour mettre en place le guide de coupe classique. L’élaboration du moule et son placement sont primordiaux pour éviter des erreurs de précision. Dans ce cas, le chirurgien est mis sur des rails qui le mèneront là ou il a décidé dans l’élaboration de son planning préopératoire. Bien entendu il peut toujours reprendre la main avec la technique classique s’il estime que « le chemin » qu’il prend n’est pas le bon. Ce procédé connu sous l’appellation « guide de coupe personnalisé » est en cours d’évaluation mais les équipes qui l’ont utilisé soulignent des points à améliorés pour augmenter la confiance lors de leur utilisation.
Des robots sous la forme de bras articulé, ont été développés pour améliorer le manque de précision de la « scie portée par le bras du chirurgien » accusé d’avoir un défaut de précision parfois de plus de 1°. Ces robots peuvent être passifs, semi-actif ou actif en fonction de l’intervention du chirurgien. Dans tous les cas, ils ne font qu’exécuter les tâches pour lesquelles le chirurgien les programme en fonction de son planning préopératoire. Malgré la précision de certains prototypes, le coût et la mise en œuvre limitent leur utilisation.
La recherche continue et il est probable que des instruments de plus en plus sophistiqués voient le jour. Il est certain que l’imagerie joue un rôle primordial pour tenter de reproduire les données morphométriques du patient. En effet sans carte très précise il est difficile de trouver sa route. Aussi, si vous désirez avoir accès à certains détails pour ajuster votre « trajectoire » (visite de châteaux pour reprendre l’exemple du GPS automobile) il faut le demander. Ce qu’il faut comprendre c’est qu’avec ou sans GPS ou autre guidage personnalisé, la qualité de pose de l’implant est reliée aux informations que vous détenez du genou du patient. En d’autre terme, le chirurgien fait 80% de son intervention lorsqu’il rassemble les informations nécessaires pour poser la prothèse selon les règles reconnues préétablies. Chaque étape (imagerie, reconstruction des images, fabrique des moules, logiciel, acte chirurgical….) sont susceptibles d’être mis en défaut et le chirurgien se doit d’être critique et averti sur les avantages et inconvénients de chaque technique de pose.
Aussi, le positionnement d’une prothèse de genou, même si il n’admet théoriquement que peu de tolérances, n’est pas le seul critère pour obtenir un bon et durable résultat pour le patient. La sélection des patients, les soins post-opératoires, l’état du genou en préopératoire, le niveau socio-économique du patient, le degré d’activité, la qualité de la rééducation sont autant de points décisifs pour atteindre un bon résultat après la mise en place d’une prothèse de genou.
En conclusion, un chirurgien expérimenté est un gage pour obtenir une pose des implants dans une configuration satisfaisante et reproductible et ce avec les ancillaires modernes proposés par les fabricants. Heureusement une grande partie des genoux présentent une anatomie prévisible pour lesquels le bilan radiologique classique (pangonogramme, face, profile et défilé fémoropatellaire ) suffit pour une pose adéquate avec les ancillaires classiques modernes. Les autres genoux devront nécessiter un bilan d’imagerie plus poussé (IRM, Scanner, radiologie 3D EOS…) pour exploiter au mieux l’ancillaire classique de pose ou se servir d’une aide informatique (CAO ou guide personnalisé).